網膜色素変性症は、「見る」ための重要な組織である網膜の視細胞がダメージを受けるもので、視力低下、失明にもつながります。難病に指定されていて、まだ確立された治療法はないため、補助器具や白杖などを使ってできるだけ影響を抑える対策が必要となる病気です。
この記事では
- 網膜色素変性症の症状
- 検査方法
- ロービジョンへの対策、経過観察の重要性
を解説します。
眼科を定期的に受診し、自身や家族が病状を把握し適切な対策を取ることが重要です。
網膜色素変性症はゆるやかに進行する病気|遺伝する可能性もある
網膜色素変性症は、「見る」ための重要な組織である網膜の視細胞がダメージを受けるもので、視力低下、失明にもつながります。難病に指定されていて、まだ確立された治療法はないため、補助器具や白杖などを使ってできるだけ影響を抑える対策が必要となる病気です。
この記事では
を解説します。
眼科を定期的に受診し、自身や家族が病状を把握し適切な対策を取ることが重要です。
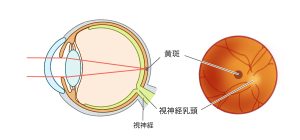
網膜は眼に入ってきた光を刺激として受け取り、脳へ伝達する役割を担っています。私たちが眼を使って、ものを見るための重要なプロセスの1つです。
網膜色素変性症は、網膜にある視細胞が障害を受ける遺伝性の病気で、難病として指定されています。約5,000人に1人の割合で起こるとされ、全国に推定で2万人以上の患者さんがいます。
数年から数十年をかけてゆるやかに進行し、国内では失明原因の上位に入る病気です。
※大阪市ホームページより
https://www.city.osaka.lg.jp/kenko/cmsfiles/contents/0000494/494143/07_moumakushikisohennseishou.pdf
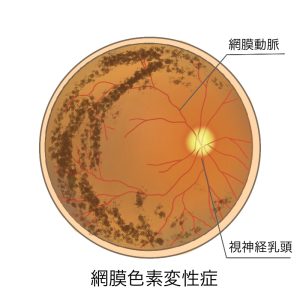
色素沈着が見られ、眼底にゴマ塩状の模様が現れる
網膜色素変性症は、次にあげる3つが特徴的な症状です。
網膜が光を感じられるのは、暗いところで光を感じる杆体(かんたい)細胞と、視力や色覚に影響する錐体(すいたい)細胞の働きによるものです。錐体細胞は、網膜の中心にある黄斑(おうはん)に存在し、周辺に杆体細胞が多数分布しています。
網膜色素変性症では、まず杆体細胞から障害されるため、夜盲が最初の自覚症状に現れるケースが一般的です。進行すると周辺の視野が狭くなり、物にぶつかりやすくなるなどの影響が出ます。
さらに病気が進行し、錐体細胞も障害されると視力低下が顕著になります。
ただし視力低下が起きてから夜盲を自覚する人もおり、これは症状の起こる順序や進行速度には個人差があるためです。発症時期もまちまちで、幼少期に発症するケースもありますが、一般的には20~40代で発症する場合が多いとされています。
ゆるやかに進行する病気のため、網膜色素変性症は、定期的な検査を受けて進行度をチェックすることが大切です。
眼底検査は、点眼薬を使って瞳孔を開き、眼底の状態を詳しく調べる検査方法です。
病気の初期には網膜の色調が悪くなります。
中期では、周辺部に特徴的な色素沈着が現れ、進行するとともに網膜の変性が網膜の中心部に広がっていきます。最終的には、黄斑部にも変性が及ぶほか、視神経乳頭も萎縮して白くなることが知られています。
蛍光眼底撮影とは、腕の静脈から造影剤を流して眼底の写真を撮る検査です。網膜の萎縮が進んでいる部分では、蛍光が強くみられるため進行のチェックに用いられます。
視野が狭くなっている程度をチェックするために、小さな光が見えたらボタンを押して、見える範囲を確認します。
網膜色素変性症では、輪状に視野が欠けたり、部分的な視野欠損が生じたりします。進行すると、下の画像のように中心に向かって視野が狭くなっていきます。これを求心性視野狭窄(きょうさく)といいます。

網膜に光が当たると電気的な信号が生じ、角膜上に載せた電極で電気信号への反応を調べる検査が網膜電図です。
病気の初期では電気信号への反応が小さくなり、中期以降はほぼ反応がみられなくなります。
点眼麻酔をして、検査専用のコンタクトレンズをつけて行う検査のため、痛みを感じることはほぼありません。
網膜(網膜色素上皮)に存在するリポフスチンという色素が多いと明るく写ります。しかし病気が進み、網膜色素上皮が傷むにつれてリポフスチンが減少して、暗く写るようになってきます。
蛍光眼底検査では、造影剤を注射する必要がありますが、眼底自発蛍光は患者さんの身体にかかる負担がより少ない非侵襲の検査方法です。
一度失われた網膜の機能をもとの状態に戻したり、進行を止めたりするための治療法はまだ確立されていません。
網膜色素変性症の対症療法としては、遮光眼鏡、低視力者用に開発された各種補助器具などが使われます。
失明はしていないものの、視力がとても低い状態をロービジョンと言います。まず徐々に視野が狭くなり、視力が低下していく網膜色素変性症の特徴を理解し、病気の進行度を自身で把握することが大切です。
そして、残されている視力・視野を有効に使うために、各種の補助器具や白杖を利用するなどの対策をとりましょう。
視力がかなり落ちても、ルーペや拡大読書器によって読み書きが可能な場合もあります。また音声ソフトを活用したインターネットやメールの利用なども有効です。

暗所視支援眼鏡は夜盲症状の改善に有効
確立された方法での治療は受けられなくても、年1~2回程度は定期的に眼科へ通院した方がよいでしょう。
現在の見え方を自身や家族が認識し、進行の度合いを把握できるための良い機会となるほか、合併症の有無を調べることが大切です。網膜色素変性症では、白内障や眼の中心である黄斑部の病気が合併しやすいので、注意が必要です。定期的な診察で合併症を早く見つけられれば、視力低下の防止にもつながる場合があります。
また、障害者手帳を適切に申請できているかを確認もできます。
網膜色素変性は遺伝子のキズにより発症することが知られています。ただし、原因となるキズにもさまざまな種類があり、判明しているだけで50種類以上もあります。
約半数の患者さんには遺伝による影響が認められるため、同じ家系に網膜色素変性症の人が複数いる場合には発症の可能性が高くなると考えたほうがよいでしょう。
ただし親族から必ず遺伝するわけではなく、約半数の患者さんは、家系に同じ病気の人が確認できないパターンです。
網膜色素変性症は難病に指定されており、厚生労働省が定める医療費助成制度の適応対象です。
視力が良いほうの眼が矯正視力で0.6以下の場合、また0.7以上の矯正視力でも視野狭窄がある場合には、医師が難病患者診断書・網膜色素変性臨床調査個人表を記載します。
視力や視野障害の程度により、身体障害者の認定を受け、さまざまな支援が受けられる場合もあるので主治医に相談するとよいでしょう。
通常は、夜や薄暗い屋内でものが見えにくくなる夜盲(鳥目)が最初の症状です。その後、徐々に視野が狭くなり、見える範囲は周辺部分から中心に向かって小さくなります。
将来期待される治療法として、遺伝子治療、網膜再生医療、人工網膜などが研究されています。
日本では、網膜の視細胞をできるだけ長生きさせるように神経保護因子を眼内で多く作るように遺伝子を補う研究も始まっています。人工網膜や網膜色素上皮細胞の萎縮や変性した視細胞に対して再生医療を応用する試みも始まっており、研究成果が期待されるところです。

【監修】
大阪大学名誉教授(医学部眼科)
不二門 尚先生
小児眼科、弱視斜視、眼光学、ロービジョンなどを専門とする他、一般眼科にも取り組んでいる。
このブラウザは表示動作保証対象外となる予定です。
HOYAのサイトをご覧いただくには、サポートされているブラウザに切り替えてください。
2022年以降、Windows10で閲覧・動作推奨するブラウザは下記になります。
ダウンロードとインストール方法等につきましては、ブラウザ提供元へお問い合わせください。
×